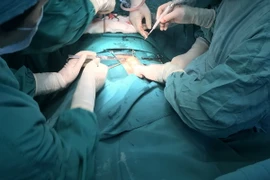
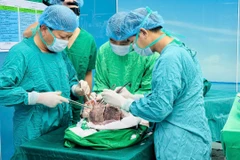
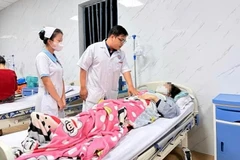
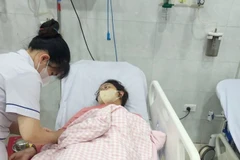
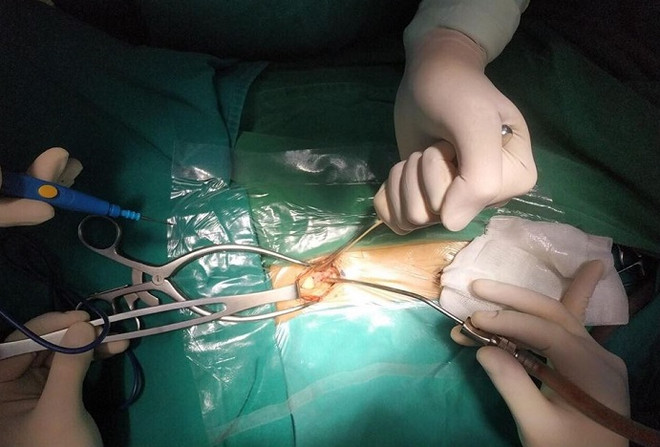
 Phẫu thuật ổ mủ từ khối ápxe. (Nguồn: Bệnh viện Xanh Pôn)
Phẫu thuật ổ mủ từ khối ápxe. (Nguồn: Bệnh viện Xanh Pôn)
Ngày 22/11, nguồn tin từ Bệnh viện Xanh Pôn (Hà Nội) cho biết các bác sỹ của bệnh viện vừa phát hiện và điều trị thành công cho một bệnh nhi 9 tuổi bị bệnh Whitmore. Cháu bé nhập viện trong tình trạng nhiễm khuẩn nặng không rõ nguyên nhân.
Theo các bác sỹ, Whitmore là bệnh rất nguy hiểm bởi đây là bệnh khó phát hiện, tỷ lệ tử vong cao và điều trị kéo dài.
Bệnh Whitmore nguy hiểm ở chỗ có biểu hiện giống như các loại nhiễm trùng khác, khi chọc dịch, làm test nhanh xét nghiệm, ở thời gian đầu không phát hiện ra vi khuẩn; sau đó cần phải mất thời gian nuôi cấy mới xác định được chính xác vi khuẩn Whitmore.
Đây là căn bệnh chưa có vắcxin phòng bệnh và khi đã khởi phát bệnh, diễn biến của bệnh rất nhanh, các triệu chứng mơ hồ, khiến bác sỹ cũng có thể bị nhầm lẫn.
Bệnh nhi nhập viện trong tình trạng sốt liên tục 10 ngày, trong đó 3 ngày cuối sốt cao liên tục 39-40 độ C, có cơn rét run, đau đầu.
Thăm khám ban đầu, các bác sỹ ghi nhận bệnh nhi có tình trạng nhiễm khuẩn nặng, tuy nhiên không xác định được nguyên nhân, CRP (xét nghiệm định lượng Protein phản ứng C) của bệnh nhi lên tới 146,4 mg/l (người bình thường dưới 10).
Đáng lưu ý kết quả cấy máu của bệnh nhi sau 3 ngày cho âm tính.
Sau 3 ngày điều trị bằng kháng sinh, bệnh nhi xuất hiện đau nhẹ vùng lưng, hạn chế trong việc cử động, siêu âm kiểm tra cho thấy ổ dịch vùng xương cùng cụt. Tuy nhiên, nhận định đây là trường hợp tổn thương chưa xác định, các bác sỹ rất thận trọng trong chỉ định, quyết tìm ra nguyên nhân.
[Phẫu thuật cắt khối u khiến trẻ sơ sinh liên tục nôn ra sữa sau bú]
Do bệnh nhi có thêm một dấu hiệu tổn thương thần kinh khu trú là tê bì chân bên trái, bác sỹ cho bệnh nhi chụp cộng hưởng từ cột sống thắt lưng và ngay lập tức “bắt” được con bệnh.
Bác sỹ phát hiện ra khối ápxe ngoài màng cứng tủy rất lớn từ đốt sống T10 xuống xương cùng S2 và nhiều khối ápxe lan tỏa trong vùng cơ cạnh sống ngang vị trí thắt lưng-cùng cụt.
Ngay lập tức, các bác sỹ quyết định chỉ định mổ cấp cứu cho bệnh nhi, giải phóng chèn ép tủy bằng cách mở thông 2 đầu ổ mủ ngoài màng cứng phía trên và dưới, rửa sạch ổ mủ và đặt dẫn lưu ngoài màng cứng.
Sau mổ, bệnh nhân được cách ly, nằm phòng riêng. Các dụng cụ chăm sóc sau mổ cho bệnh nhân như dụng cụ thay băng, ga giường, quần áo... đều được để phân loại riêng.
Sau mổ, bệnh nhi cắt được cơn sốt liên tục và triệu chứng tê bì chân phải, nhưng vẫn còn cơn sốt cao 39-40 độ về đêm. Kết quả cấy mủ sau 3 ngày cho thấy sự tồn tại của cả 2 vi khuẩn Gram dương là Tụ cầu vàng (S.aureus) và Gram âm là B. pseudomallei (Whitmore).
Theo bác sỹ Ngô Quang Hùng thuộc Khoa Phẫu thuật Thần kinh, rất may mắn là bệnh nhân được phát hiện và phân lập vi khuẩn kịp thời, tránh được những biến chứng và di chứng đáng tiếc.
Qua khai thác bệnh sử, gia đình bệnh nhi 9 tuổi cho hay cháu bé chưa từng tiêm hay can thiệp vào vùng lưng. Tuy nhiên, cách đó 3 tuần, cháu có bị một vết phỏng nước (dạng Herpes), gia đình tự điều trị tại nhà và nốt phỏng tự lành; người nhà cháu bé cho biết bé liên tục dùng tay bẩn (thường xuyên chơi bi trên đất) cậy vùng lên da non.
Do tổn thương nhỏ và đã lành trước khi bị sốt nên khi khám bệnh gia đình không thông báo cho bác sỹ biết. Đây có thể là nguồn vào cho vi khuẩn gây ra tổn thương chèn ép tủy.
Theo bác sỹ Ngô Quang Hùng, bệnh Meliodosis (Whitmore) gây ra bởi vi khuẩn Gram âm Bacilus Burkholderia pseudomallei, đặc trưng bởi tình trạng viêm phổi nặng và áp xe đa ổ, với tỉ lệ tử vong rất cao, lên tới 40%.
Đây là một bệnh truyền nhiễm cấp tính nguy hiểm, vi khuẩn gây bệnh sống trong bùn đất và nước, đường lây truyền chủ yếu qua vùng da tổn thương tiếp xúc với vi khuẩn hoặc hít phải các hạt bụi đất chứa vi khuẩn này. Việt Nam là quốc gia nằm trong khu vực dịch tễ của bệnh tại khu vực Đông Nam Á.
Bệnh cảnh lâm sàng của Meliodosis rất đa dạng, từ những thể thường gặp như nhiễm khuẩn huyết, viêm phổi nặng, ápxe cơ cho đến những dạng hiếm gặp như viêm tủy xương, viêm tuyến mang tai...
Những người có nguy cơ cao mắc bệnh là người có sử dụng thuốc đường tiêm truyền kéo dài hoặc có những nhiễm khuẩn nặng ở những vùng lân cận như nhiễm trùng tiết niệu, nhiễm trùng từ phổi, nhiễm trùng máu… hoặc ở những bệnh nhân suy giảm miễn dịch (HIV, xơ gan...) và đối tượng mắc bệnh thường là những người lớn tuổi. Những người thường xuyên tiếp xúc với đồng ruộng, bùn đất, nước bẩn... rất dễ nhiễm vi khuẩn Whitmore nếu không sử dụng găng tay, ủng hoặc dụng cụ bảo vệ.
Sự lây nhiễm bệnh ban đầu có thể xuất phát từ những vết thương rất nhỏ, người bệnh cũng như bác sỹ thường bỏ qua. Tuy nhiên, vi khuẩn Whitmore có thể diễn tiến rất nhanh, thường gây viêm phổi nặng, nhiễm trùng máu, tử vong trong vòng 48 giờ sau khi phát hiện ra triệu chứng.
Hiện nay bệnh Whitmore chưa có vắcxin phòng bệnh và cũng chưa có khuyến cáo nào về sử dụng kháng sinh dự phòng. Do đó để phòng tránh, cơ bản nhất vẫn là che chắn tốt đường hô hấp trong môi trường khói bụi, tăng cường biện pháp phòng hộ trong lao động, sinh hoạt tránh để da bàn chân, bàn tay, các bộ phận trong cơ thể tiếp xúc trực tiếp với đất bẩn./.