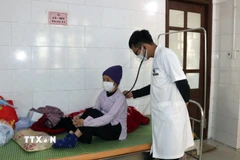
Kết quả siêu âm tim của bệnh nhi trước khi ra viện cho thấy tim của bé đã hoạt động giống tim bình thường. (Ảnh: Minh Quyết/Vietnam+)
Kết quả siêu âm tim của bệnh nhi trước khi ra viện cho thấy tim của bé đã hoạt động giống tim bình thường. (Ảnh: Minh Quyết/Vietnam+)
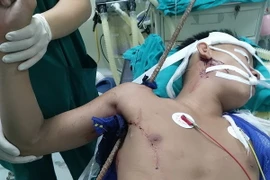
Chiều 23/6, Trung tâm Tim mạch trẻ em-Bệnh viện Nhi Trung ương công bố đã phẫu thuật điều trị thành công cho một bệnh nhi 15 giờ tuổi với tổn thương tim bẩm sinh phức tạp.
Kết quả này đánh dấu cột mốc là bệnh nhân sơ sinh nhỏ tuổi nhất ngay sau khi ra đời có tổn thương nặng nề được điều trị thành công tại Bệnh viện Nhi Trung ương.
Bệnh nhi Nguyễn Minh H. (sinh ngày 13/5, ở Nam Từ Liêm, Hà Nội) mắc bệnh tứ chứng Fallot phức tạp, được điều trị từ ngày 13/5-23/6/2020 (trong 42 ngày).
[Cần Thơ: Cứu sống bệnh nhân bị u tim, khối u bằng quả trứng vịt]
Bệnh nhi Nguyễn Minh H. được chẩn đoán trước sinh tại Bệnh viện Phụ Sản Trung ương. Trẻ chào đời tại bệnh viện Phụ Sản Hà Nội và ngay sau khi sinh đã được vận chuyển cấp cứu sang Bệnh viện Nhi Trung ương cùng ngày 13/5.
Bệnh nhi nhập viện sau 2 giờ tuổi trong tình trạng nguy kịch: cần thở máy, liên tục xuất hiện các cơn tím; SpO2 giảm nặng: 50-55%, liên tục tụt huyết áp và mạch chậm.
Các bác sỹ thường xuyên phải cấp cứu tình trạng ngừng tuần hoàn, trẻ phải sử dụng phối hợp nhiều thuốc vận mạch liều cao nhưng tình trạng không cải thiện.
Bệnh nhi được các bác sỹ chẩn đoán dị tật tim bẩm sinh là tứ chứng Fallot có kèm theo tình trạng tăng áp lực động mạch phổi và ống động mạch đã đóng.
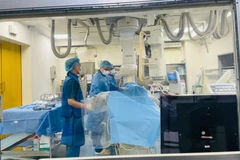
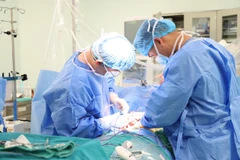
Ngay sau đó, các bác sỹ quyết định mổ cấp cứu nhằm sửa chữa và giải phẫu trái tim của bệnh nhân trở về bình thường, kèm theo phải điều trị tình trạng tăng áp động mạch phổi vô căn từ thời kỳ bào thai hiếm gặp. Các bác sỹ dự đoán quá trình phẫu thuật cũng như hồi sức sau phẫu thuật của bệnh nhi đặc biệt phức tạp.
Tiến sỹ Nguyễn Lý Thịnh Trường, Giám đốc Trung tâm Tim mạch trẻ em, người trực tiếp phẫu thuật cho bệnh nhi cho hay ca mổ bắt đầu từ 2 giờ sáng 14/5 khi em bé được 15 giờ tuổi, trải qua 5 giờ phẫu thuật liên tục, với nhiều diễn biến phức tạp trong mổ.
Diễn biến sau mổ của trẻ xấu dần đi theo từng giờ từng phút do tình trạng tăng áp lực động mạch phổi. Bệnh nhi được các bác sỹ hồi sức tích cực, cho thở máy với khí NO để giảm áp lực động mạch phổi nhưng không hiệu quả.
Tiến sỹ Cao Việt Tùng-Trưởng khoa Điều trị tích cực Tim mạch ngoại khoa cùng êkíp hội chẩn đã đưa ra quyết định sử dụng biện pháp trao đổi oxy qua màng ngoài cơ thể (ECMO) nhằm hỗ trợ cho tuần hoàn và hô hấp cho bệnh nhân…
Sau 4 ngày liên tục sử dụng ECMO, tình trạng trẻ cải thiện rõ rệt, đã được cai và rút ECMO nhưng vẫn phải để hở ngực do huyết động chưa thực sự ổn định, kèm theo tình trạng phù toàn thân và thoát dịch qua mô kẽ.
Sau 8 ngày sau phẫu thuật, trẻ được đóng ngực và được tiếp tục hồi sức tích cực trong 18 ngày sau đó do tình trạng suy thận, suy tim...
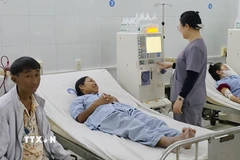
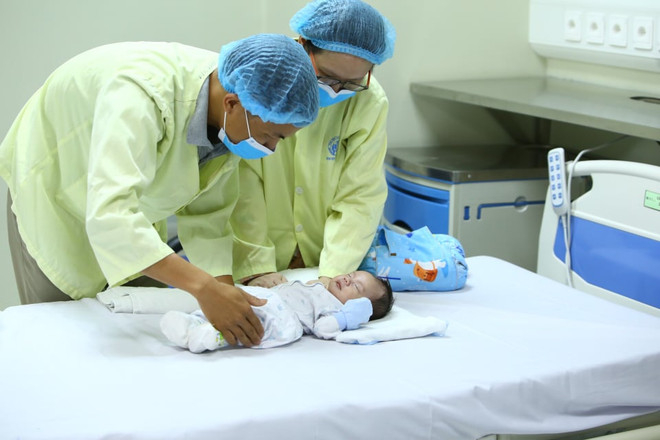 Bệnh nhi được điều trị trong 42 ngày tại Bệnh viện Nhi Trung ương. (Ảnh: Minh Quyết/Vietnam+)
Bệnh nhi được điều trị trong 42 ngày tại Bệnh viện Nhi Trung ương. (Ảnh: Minh Quyết/Vietnam+)
Sau quá trình hồi sức tích cực và trải qua rất nhiều khó khăn vất vả, hiện bệnh nhi đã rút máy thở, tự thở tốt với tình trạng ổn định và chuẩn bị được ra viện trong niềm vui mừng của gia đình và các bác sỹ.
Đến nay, kết quả siêu âm tim của bệnh nhi trước khi ra viện cho thấy tim của bé đã hoạt động giống tim bình thường và áp lực động mạch phổi đã trở về bình thường.
Tiến sỹ Nguyễn Lý Thịnh Trường cho biết tứ chứng Fallot là một khuyết tật nghiêm trọng của quả tim, xuất hiện ngay từ thời kỳ bào thai. Phần lớn các trường hợp mắc tổn thương tim bẩm sinh này sẽ cần phẫu thuật khi trẻ được 6-9 tháng tuổi, rất hiếm khi cần phải phẫu thuật từ trong thời kỳ sơ sinh.
Đối với những trường hợp tứ chứng Fallot có tình trạng tăng áp lực động mạch phổi ngay sau sinh rất hiếm gặp, đe dọa tính mạng ngay sau khi ra đời, cần phải phẫu thuật và can thiệp hồi sức khẩn cấp. Kể cả khi phẫu thuật thành công thì tỷ lệ tử vong cũng rất cao do quá trình hồi sức rất phức tạp và nặng nề, đòi hỏi các bác sỹ hồi sức cần có kiến thức chuyên sâu về chuyên ngành hồi sức tim mạch cũng như hồi sức sau mổ./.